Ankylozující spondylitida. Toto těžko zapamatovatelné spojení pojmenovává nevyléčitelné zánětlivé revmatické onemocnění zvané také Bechtěrevova choroba. Příčina nemoci není zcela jasná. Pravděpodobně se na ní ale podílí kombinace genetické predispozice s faktory vnějšího prostředí, které aktivují imunitní systém. V České republice trpí tímto autoimunitním onemocněním asi deset tisíc pacientů. V posledních letech však jejich počet narůstá hlavně kvůli většímu povědomí o nemoci a lepší diagnostice. Bechtěrevova nemoc se vyskytuje třikrát častěji u mužů než u žen a první příznaky se objevují mezi 18. a 30. rokem života.
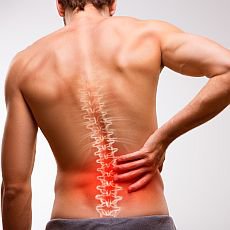 Projevy onemocnění
Projevy onemocnění
Mezi hlavní varovné signály patří bolest v dolní části zad společně se ztuhlostí, která trvá déle než tři měsíce. Lidé ji však často zaměňují za klasickou bolest zad. Dalším signálem bývá bolest v oblasti hrudníku a omezení rozsahu pohybu páteře, odkud prostupuje do hýždí a zadní strany stehen. Polovina pacientů má zánětem zasažené také klouby a úpony mimo páteř. Bolest a omezená hybnost se typicky objevuje v klidu v noci a po ránu. „Ubíjející je ohromná nevypočitatelnost nemoci. Nikdy nevíte, kdy se vzbudíte s novým zánětem kloubu, včetně čelistních kloubů,“ svěřuje se se svými zkušenostmi pacient Luděk. V některých případech se objevují i mimokloubní příznaky nemoci, které postihují oči (až 30 % případů), kůži (lupénka až ve 20 % případů) či střeva (5–10 %).
Diagnostika Bechtěrevovy nemoci
Při diagnostice nemoci se přihlíží i k rentgenovým snímkům a krevním testům. Bohužel ale některé časné formy onemocnění nejsou na rentgenu rozpoznatelné, a přesná diagnóza se tak oddaluje. Průměrná doba od prvních příznaků po stanovení konečné diagnózy je u nás 9,1 roku. Čím dříve se však přijde na příčinu nemoci, tím dříve pacient dostane vhodnou léčbu a může se zabránit dalšímu rozvoji choroby. Pokud se s léčbou začne pozdě, případné změny na páteři a kloubech jsou již nevratné.
Možnosti léčby
Existují farmakologické a nefarmakologické možnosti léčby Bechtěrevovy nemoci v závislosti na stadiu onemocnění. Mezi nefarmakologické patří úprava životního stylu, fyzioterapie, případně lázně. Úlevu od bolesti a ztuhlosti totiž přináší rozhýbání kloubů. Farmakologická léčba pak zahrnuje v první řadě užívání nesteroidních antirevmatik (NSA), která působí na zmírnění zánětu, bolesti a otoků v postižených místech. Mezi další léčiva patří také kortikoidy a imunosupresiva.
„Většina pacientů naštěstí funguje poměrně dobře na prostém cvičení, rehabilitaci a občasném užití nesteroidních antirevmatik proti zánětu a bolesti. Důležité je potlačení autonomní reakce v těle pacienta. Neléčené onemocnění vede k postupné invaliditě, zhoršování kvality života a ve své podstatě i zkrácení života,“ přibližuje prof. MUDr. Ladislav Šenolt, Ph.D., vedoucí oddělení experimentální revmatologie Revmatologického ústavu.
Biologická léčba
Další skupinu léků tvoří biologická léčiva, která jsou velmi účinná a kromě toho, že působí na bolest, také tlumí zánět kloubů i šlach. Dále snižují množství očních komplikací, mírní lupénku nebo střevní zánět, pokud se tyto komplikace u nemoci vyskytují. Biologická léčba je ale určená pouze těm pacientům, kteří splňují podmínky pro její podání. Jedním z kritérií je například selhání kombinace nefarmakologické léčby s užíváním nesteroidních antirevmatik. Nasazení biologické léčby vždy závisí na individuální potřebě pacienta a doporučení lékaře.
„Způsobů, jak nemoc pozitivně ovlivnit a předejít vážným zdravotním komplikacím, máme dnes hned několik. Je ale potřeba včasné diagnostiky a aktivního přístupu pacienta. Pohybem a cvičením může pomoci tělu proti bolesti a ztuhlosti a zároveň ho udrží v co nejlepší kondici. Důležité je také, aby pacienti informovali své blízké a nebáli se říct si o pomoc,“ uzavírá prof. Ladislav Šenolt.
Zdroj, foto: Revmatologický ústav

 Hrajte s námi SUDOKU online !
Hrajte s námi SUDOKU online ! Býk - roční horoskop na rok 2025
Býk - roční horoskop na rok 2025 Školní rok a prázdniny ve školním roce 2024/2025
Školní rok a prázdniny ve školním roce 2024/2025 Pampeliškový med - nejoblíbenější recepty
Pampeliškový med - nejoblíbenější recepty